Ihre Haut hat sich schon oft neu erfunden. Verschiedene Jahreszeiten. Unterschiedliche Produkte. Schwangerschaft, Pille, Stress, Reisen. Sie haben angepasst, justiert und meist einen Weg zurück zur „Normalität“ gefunden.
Dieses Mal fühlt es sich anders an.
Die Pflegeroutine, die jahrelang funktioniert hat, tut es plötzlich… nicht mehr. Ihr Gesicht kann zur Mittagszeit gleichzeitig eingefallen und gespannt wirken. Eine kleine Beule am Schienbein hinterlässt einen Bluterguss, der wochenlang bleibt. Make-up setzt sich in Linien ab, an die Sie sich nicht erinnern können. Und als wäre das nicht genug: Tiefe Unreinheiten erscheinen entlang des Kiefers, als hätte Ihre Haut eine Zeitreise zurück ins Alter von 16 Jahren gemacht – ohne Ihre Zustimmung.
Vielleicht haben Sie insgeheim beschlossen, dass dies Ihre Schuld ist: zu viele späte Nächte, das „falsche“ Serum, zu wenig Disziplin.
Es ist nicht Ihre Schuld. Es sind Ihre Hormone.
Sobald Sie genau verstehen, wie die Wechseljahre Ihre Haut verändern, verschiebt sich dreierlei gleichzeitig: Sie hören auf, sich selbst die Schuld zu geben, Sie hören auf, willkürliche „Anti-Aging“-Lösungen zu verfolgen, und Sie beginnen, Entscheidungen zu treffen, die tatsächlich zu dem passen, was Ihre Haut jetzt durchmacht – nicht zu dem, wie sie vor zehn Jahren war.
Das Wichtigste auf einen Blick
Die Hautveränderungen in den Wechseljahren sind hormonell bedingt und betreffen mehrere Hautfunktionen gleichzeitig:
- Der Östrogenverlust trifft die Haut durch einen dreifachen Mechanismus – reduzierte Hormonproduktion, verminderte lokale Hautsynthese und geschwächte Zellantwort.
- Der Kollagenverlust verläuft beschleunigt mit etwa 30 % Verlust in den ersten fünf Jahren nach der Menopause.
- Hautbarriere-Probleme sind strukturell: Ceramide nehmen ab, die Hyaluronsäure-Produktion verlangsamt sich, und Talg fällt um etwa 40 %.
- Mehrere Systeme verändern sich gleichzeitig – Kollagen, Elastin, Hautdicke, Barrierefunktion, Talgproduktion, Pigmentierung, Wundheilung, Aknemuster und das Mikrobiom verschieben sich alle zusammen.
- Ihre Haut versagt nicht; sie reagiert logisch auf den Hormonentzug.
Warum reagiert die Haut so stark auf hormonelle Veränderungen?
Die Menopause ist nicht nur ein Datum im Kalender. Biologisch gesehen ist es der Moment, in dem Ihre Eierstöcke sich aus der Hormonproduktion zurückziehen. Das Signal, das jahrzehntelang stabil war, wird allmählich zu einem flackernden Licht, dann zu einem Blackout.
Diese Abschaltung geschieht nicht über Nacht. Während der Perimenopause – den zwei bis acht Jahren vor Ihrer letzten Periode – verhalten sich Hormone wie ein Radiosender, der in und aus der Frequenz driftet. In einem Monat erhalten Sie ein klares Signal, im nächsten ist es voller Störgeräusche. Ihre Haut reagiert auf jede Verzerrung in diesem Signal.
Vielleicht erkennen Sie einiges davon wieder:
- Ein Monat, in dem Ihre Haut plötzlich großartig aussah – strahlend, ruhig, fast wie früher – gefolgt von intensiven Ausbrüchen entlang des Kinns drei Wochen später.
- Feuchtigkeitscremes, die sich früher reichhaltig und befriedigend anfühlten, verschwinden jetzt in Sekunden und hinterlassen ein straffes, unangenehmes Gefühl bis zum Vormittag.
- Produkte, die Sie jahrelang vertragen haben, brennen jetzt bei Kontakt oder lösen Rötungen aus.
Diese Schwankungen bedeuten nicht, dass Sie „etwas falsch machen“. Sie sind die Art, wie Ihre Haut in Echtzeit über die hormonellen Turbulenzen unter der Oberfläche berichtet.
Hier ist der Teil, der selten in Beauty-Gesprächen auftaucht: Ihre Haut reagiert nicht nur passiv auf Hormone, die anderswo produziert werden. Hautzellen können Hormone lokal produzieren, sie in aktive Formen umwandeln und durch spezielle Rezeptoren darauf reagieren. Sie ist ein vollständiges endokrines Organ. Wenn sich das breitere hormonelle Umfeld ändert, ändert sich die interne Hormonwirtschaft Ihrer Haut mit.
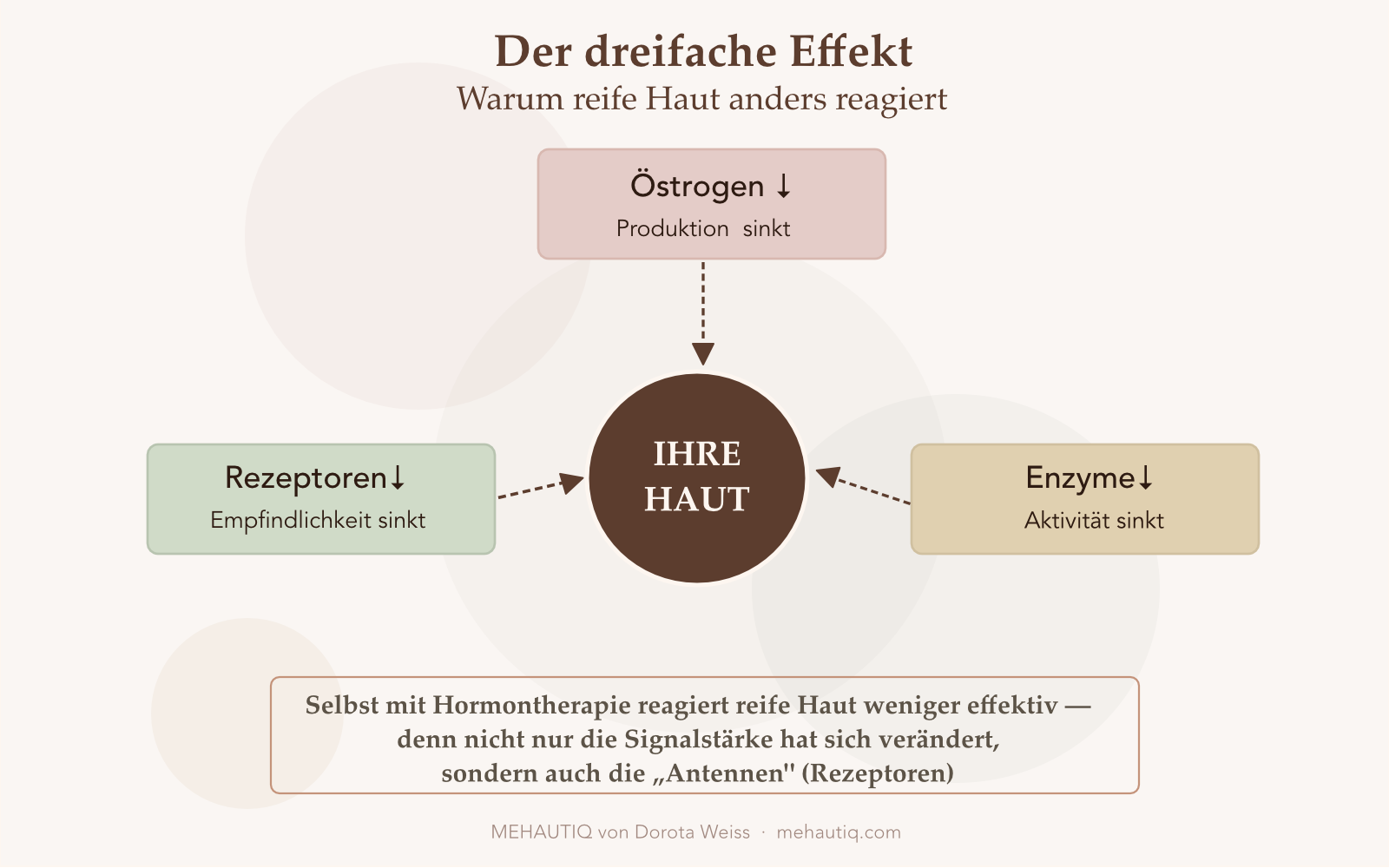
Wie wirkt sich der Östrogenrückgang auf die Haut aus?
Wenn Östrogen sinkt, treffen drei unterschiedliche Prozesse Ihre Haut gleichzeitig:
- Zirkulierendes Östrogen fällt ab. Das ist der Teil, über den alle sprechen: Die Eierstöcke produzieren weit weniger Östrogen, sodass der Hormonspiegel im Blutkreislauf sinkt.
- Die lokale Östrogenproduktion in der Haut verlangsamt sich. Enzyme in Ihrer Haut, die einst Vorläuferhormone in Östrogen umwandelten, werden weniger aktiv, sodass die „lokale Versorgung“ Ihrer Haut schrumpft.
- Zelluläre Rezeptoren werden weniger reaktionsfähig. Die Rezeptoren – man kann sie sich als Antennen vorstellen –, die es Zellen ermöglichen, Östrogens „Botschaft zu hören“, werden mit der Zeit weniger zahlreich oder weniger empfindlich.
Selbst wenn Sie irgendwie die Östrogenspiegel auf dem Niveau Ihrer 35-Jährigen halten könnten, würde alternde Haut immer noch weniger reagieren, einfach weil die Antennen nicht mehr so gut darin sind, das Signal aufzufangen.
Dies erklärt, warum einige Frauen enttäuschende Ergebnisse von der Hormonersatztherapie (HRT) in Bezug auf die Haut bemerken: Das Problem ist nicht nur, wie viel Hormon im Kreislauf ist, sondern wie gut die Haut zuhören kann.
Was das für Sie bedeutet:
- Wenn sich Ihre Haut um die Menopause herum schnell verändert hat, ist das nicht „alles nur in Ihrem Kopf“ – es ist ein dreifacher Entzug von Signal, lokaler Unterstützung und Rezeptorempfindlichkeit.
- Hormontherapie kann einige Aspekte der Hautalterung helfen, aber sie wird die Haut nicht zurück auf „genau wie mit 25″ bringen, weil sich die Hörfähigkeit der Zellen verändert hat.
- Sich ausschließlich darauf zu konzentrieren, mehr Östrogen hinzuzufügen, verfehlt das größere Bild: Es geht darum, die Strukturen und Funktionen zu unterstützen, die jetzt untersignalisiert sind (Kollagen, Barrierelipide, Wundheilung usw.).

Was passiert mit dem Kollagen in den Wechseljahren?
Kollagen ist das Gerüst in Ihrer Haut. Typ I ist die robuste Struktur (etwa 80 % des dermalen Kollagens), und Typ III ist das flexible Netz, das der Haut ihre Sprungkraft verleiht. Zusammen erzeugen sie dieses feste, aber elastische Gefühl, das oft als „jugendlich“ bezeichnet wird.
Nach der Menopause nehmen beide Typen ab – und nicht sanft:
- Im Durchschnitt gehen etwa 30 % des dermalen Kollagens in den ersten fünf Jahren nach Beginn der Wechseljahre verloren.
- Danach nimmt Kollagen weiterhin um etwa 2 % pro Jahr ab.
- Langzeitstudien deuten auf etwa 45 % Kollagenverlust 15 Jahre nach Beginn der Wechseljahre bei Frauen hin, die keine Hormontherapie erhalten.
Hier ist die Wendung, die mehr zählt als Ihr Pass-Alter: Der Kollagenverlust steht in engerem Zusammenhang mit der Zeit seit Beginn der Wechseljahre als mit dem chronologischen Alter. Eine 60-Jährige fünf Jahre nach der Menopause kann weniger Kollagen haben als eine 65-Jährige, die erst ein Jahr in der Menopause ist.
Deshalb können Sie das Gefühl haben, dass Ihr Gesicht „plötzlich abgesackt“ ist, etwa zu dem Zeitpunkt, als Ihre Periode aufhörte, selbst wenn sich Ihre tatsächliche Jahreszahl nicht dramatisch verändert hat. Die Uhr, der Ihre Haut folgt, ist hormonell, nicht nur chronologisch.
Warum Kollagenabbau mehr ist als nur Falten?
Wenn sich Kollagentypen verschieben, ändert sich auch das Verhältnis. Es gibt proportional mehr Verlust des „elastischen“ Typ-III-Kollagens, sodass die Haut nicht nur lockerer wird – sie verliert auch ihre Fähigkeit, zurückzuspringen.
Sie könnten bemerken:
- Lachfalten, die sichtbar bleiben, lange nachdem Sie aufgehört haben zu lächeln.
- Wangen, die den „Kneiftest“ nicht bestehen – wenn Sie die Haut sanft kneifen und sie langsam zurückkehrt, anstatt zurückzuschnappen.
- Das Gefühl, dass Ihr Gesicht weniger inneres „Polster“ hat, auch wenn sich Ihr Gewicht nicht verändert hat.
Wie funktioniert der Kollagenabbau?
In Ihrer Haut arbeiten zwei Teams am Kollagenaufbau:
- Das Bauteam: Fibroblasten, die neues Kollagen bilden.
- Das Abrissteam: Enzyme, die Matrix-Metalloproteinasen (MMPs) genannt werden und altes oder beschädigtes Kollagen abbauen.
Wenn Östrogen reichlich vorhanden ist, hält es beide Teams im Gleichgewicht: Fibroblasten sind aktiv, und MMPs werden unter Kontrolle gehalten. Wenn Östrogen sinkt, bricht dieses Gleichgewicht zusammen:
- Fibroblasten erhalten weniger „Bau“-Signale und produzieren weniger neues Kollagen.
- MMPs haben weniger Hemmung und bauen Kollagen aggressiver ab.
Es ist, als ob die Hälfte Ihrer Bauarbeiter entlassen und Ihr Abriss-Team angewiesen wird, schneller zu arbeiten.
Hier funktionieren viele „Kollagen-steigernde“ Produkte möglicherweise nicht. Fibroblasten zu stimulieren ist nützlich, aber wenn übermäßiger Abbau unkontrolliert fortgesetzt wird, ist es, als würde man mehr Wasser in einen Eimer gießen, der immer noch ein Loch hat.
Was das für Sie bedeutet:
- Erwarten Sie schnellere strukturelle Veränderungen in den ersten 5–10 Jahren nach der Menopause, nicht weil Sie etwas falsch gemacht haben, sondern weil die Biologie vorne schwer geladen ist.
- Interventionen, die sowohl neues Kollagen stimulieren als auch übermäßigen Abbau reduzieren, sind eher auf das abgestimmt, was Ihre Haut tatsächlich braucht.
- Die Ergebnisse werden zwischen Frauen unterschiedlich sein, weil Basis-Kollagen, Genetik, Sonnenexpositionshistorie und Zeit seit der Menopause alle interagieren.
Warum wird die Haut in den Wechseljahren dünner und empfindlicher?
Kollagen ist nicht die einzige sich verändernde Struktur. Auch die gesamte Hautdicke nimmt ab.
Studien legen nahe, dass die Hautdicke nach Beginn der Wechseljahre um etwa 1,13 % pro Jahr abnimmt. Diese kleine jährliche Zahl summiert sich im Laufe der Zeit. Sowohl die äußere Schicht (Epidermis) als auch die tiefere Schicht (Dermis) werden dünner. Die wellige Grenzfläche zwischen ihnen flacht ab. Elastische Fasern degenerieren. Das unterstützende Fett und Bindegewebe unter der Haut verlieren an Volumen.
Im Alltag zeigt sich dies oft als:
- Blutergüsse durch kleine Stöße, die Sie vor zehn Jahren nicht markiert hätten.
- Venen, Sehnen und darunterliegende Strukturen werden an Händen und Gesicht sichtbarer.
- Bereiche „papierner“ Haut, die sich zart und fast krepp-artig anfühlen.
Die Wundheilung verlangsamt sich auch. Eine Biopsiestelle, ein Kratzer oder ein kosmetischer Eingriff, der früher innerhalb von Tagen abgeklungen wäre, kann jetzt Wochen dauern, bis er ruhig aussieht. Das bedeutet nicht, dass Sie „schlecht heilen“. Es ist Ihre Haut, die mit einem kleineren strukturellen Werkzeugkasten arbeitet.
Was das für Sie bedeutet:
- Bei der Planung kosmetischer Eingriffe oder dermatologischer Behandlungen ist es realistisch, 30–50 % längere Erholungszeit einzuplanen.
- Sanfte Behandlung – sowohl physisch (weniger Reiben, Ziehen, Überpeeling) als auch prozedural – ist nicht „empfindlich sein“, sondern intelligente Pflege.
- Planung zählt: Vermeiden Sie es, größere Hauteingriffe unmittelbar vor wichtigen Ereignissen zu planen.
Warum ist die Haut in der Menopause so trocken?
Vor der Menopause funktioniert die Barriere Ihrer Haut wie gut verlegtes Mauerwerk: Ziegel (Hautzellen), zusammengehalten durch Mörtel (Lipide wie Ceramide, Cholesterin und Fettsäuren). Östrogen beeinflusst sowohl die Menge als auch die Organisation dieses Mörtels.
Nachdem Östrogen sinkt, schwächen drei wichtige feuchtigkeitsbezogene Systeme:
- Barriere-Lipide (besonders Ceramide) nehmen ab. Der Mörtel zwischen den Ziegeln wird fleckig und fragil, was Wasser leichter entweichen lässt.
- Wasserbindende Moleküle wie Hyaluronsäure nehmen ab. Diese Moleküle wirken wie winzige Schwämme in der Haut, jedes in der Lage, bis zu 1.000-mal sein Gewicht an Wasser zu binden. Weniger Schwämme bedeuten weniger innere Polsterung.
- Die Talgproduktion (Hautfett) sinkt bei Frauen nach den Wechseljahren um etwa 40 %. Im Gegensatz zu Männern, bei denen die Talgdrüsenaktivität stabiler bleibt, sehen Frauen einen stetigen Rückgang.
Anders ausgedrückt: Sie verlieren den wasserdichten Mörtel, die inneren Schwämme und den schützenden Ölfilm – alles auf einmal.
Sie könnten dies sehen als:
- Produkte, die sofort absorbieren, wobei sich die Haut innerhalb von Stunden wieder straff anfühlt.
- Ein „eingefallenes“ Aussehen, auch wenn Sie gut hydratisiert sind und ausreichend schlafen.
- Make-up, das an trockenen Stellen haftet oder sich in Linien absetzt, besonders am Nachmittag.
- Winter oder Zentralheizung werden viel schwerer zu tolerieren als zuvor.
Mehr von derselben Feuchtigkeitscreme auf eine kompromittierte Barriere zu schichten, ist wie Wasser in eine rissige Vase zu gießen. Bis die Risse – die strukturellen Lipidlücken – angegangen werden, wird Wasser weiter entweichen.
Was das für Sie bedeutet:
- Sie sind nicht „anspruchsvoll“, wenn Sie in Ihren 40ern und 50ern reichhaltigere, durchdachter gestaltete Barrierepflege benötigen.
- Herkömmliche Anti-Aging-Feuchtigkeitscremes, die für leicht trockene, prämenopausale Haut entwickelt wurden, sind oft unzureichend.
- Strategien, die Ceramide, Cholesterin, Fettsäuren und wasserbindende Inhaltsstoffe kombinieren, passen besser zu dem, was Ihre Haut vermisst.
Warum verlangsamt sich die Wundheilung in den Wechseljahren?
Die Wundheilung ist einer der östrogen-sensitivsten Prozesse in der Haut.
Östrogen beeinflusst:
- Entzündung: sie effektiv, aber kontrolliert zu halten.
- Zellmigration und -proliferation: wie schnell Keratinozyten und Fibroblasten sich bewegen, um eine Wunde zu füllen.
- Kollagenablagerung: Aufbau von neuem unterstützendem Gewebe im Wundbett.
- Remodellierung: Feinabstimmung des neuen Gewebes, damit es stärker und organisierter wird.
Entfernen oder stark reduzieren Sie Östrogen, und jede Phase dieser Choreografie verlangsamt sich.
Der Papierschnitt, der früher ein Drei-Tage-Nicht-Ereignis war, kann jetzt eine Woche lang bemerkbar bleiben. Eine kleine Eingriffsmarkierung, die sich früher in zehn Tagen in Ihre Haut einfügte, kann mehrere Wochen rosa bleiben. Rötungen nach Peelings oder Lasern können länger verweilen als erwartet.
Was das für Sie bedeutet:
- Während und nach den Wechseljahren braucht die Haut oft mehr Zeit, um sich von Belastungen zu erholen.
- Ein „stärkeres“ Produkt ist nicht automatisch besser. Die Barriere zu unterstützen und übermäßige Reizungen zu vermeiden, wird zu einer Kernstrategie
- Sprechen Sie mit Ihrem Dermatologen immer auch über Ihre Wechseljahre, wenn es um Behandlungen geht.
Wie entstehen Hautunreinheiten in den Wechseljahren?
Eine der emotional belastenderen Hautüberraschungen in dieser Lebensphase ist Akne, die entweder zum ersten Mal auftritt oder nach Jahrzehnten zurückkehrt.
Diese Akne sieht meist anders aus als Teenager-Akne. Sie zeigt sich oft als:
- Tiefe, schmerzhafte Papeln oder Knötchen entlang der Kieferlinie und am Kinn.
- Weniger Mitesser und Whitehead-Komedonen, dafür mehr entzündete Läsionen.
- Unreinheiten, die länger brauchen, um abzuheilen, und hartnäckige Spuren hinterlassen können.
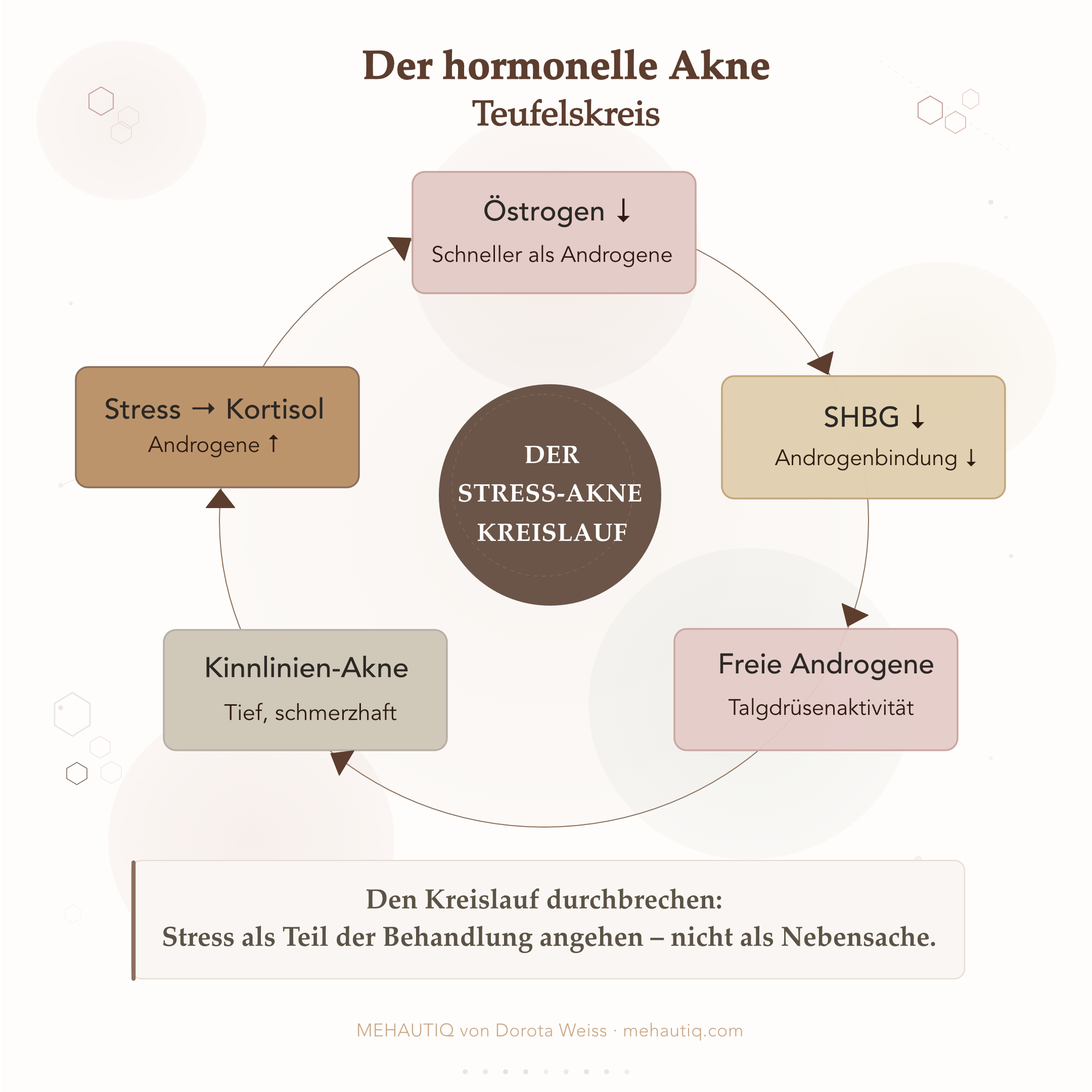
Der hormonelle Treiber ist relativer Hyperandrogenismus.
Folgendes passiert:
- Östrogen fällt scharf ab.
- Androgenspiegel fallen auch, aber langsamer.
- Die Spiegel von Sexualhormon-bindendem Globulin (SHBG) – ein Protein, das Testosteron bindet und es weniger aktiv macht – nehmen ab.
Das Ergebnis: Selbst wenn Ihre absoluten Androgenspiegel „normal“ sind, ist ein höherer Anteil frei und biologisch aktiv. Talgdrüsen, besonders im unteren Gesichtsbereich, werden empfindlicher für dieses Androgensignal.
Erschwerend kommt hinzu, dass bis zu 60 % der Frauen mit Erwachsenenakne erhöhte Androgenmetaboliten im Urin aufweisen – selbst wenn die Standard-Blutwerte unauffällig sind.
Stress kommt obendrauf. Corticotropin-Releasing-Hormon (CRH), das während psychologischem Stress freigesetzt wird, kann Nebennierenwege in Richtung mehr Androgenproduktion treiben.
Was das für Sie bedeutet:
- Wenn Teenager-Regimes bei Ihrer 40er- oder 50er-Akne nicht funktionieren, liegt es daran, dass dies keine Teenager-Akne ist. Strippende Reiniger, harte Peelings und aggressive rezeptfreie Spot-Behandlungen richten in dieser Phase oft mehr Barriereschaden als Nutzen an.
- Medizinische Unterstützung (zum Beispiel mit androgenmodulierenden Therapien oder maßgeschneiderten topischen Regimen) ist oft angemessen.
- Stress anzugehen ist kein flauschiger Rat – es ist Teil der Unterbrechung einer hormonellen Rückkopplungsschleife.

Warum entstehen Pigmentflecken in den Wechseljahren?
Pigmentveränderungen rund um die Wechseljahre können subtil oder dramatisch sein:
- Neue, verstreute braune Flecken.
- Symmetrische Flecken über Wangen, Stirn oder Oberlippe (Melasma).
- Ein allgemeines Gefühl, dass das Gesicht „fleckiger“ oder verwitterter aussieht, auch wenn Sie jetzt mit SPF gewissenhaft sind.
Östrogen und Progesteron stimulieren beide die Melanozyten – jene Zellen, die Melanin produzieren. Schwangerschaft und Antibabypille sind klassische Auslöser für Melasma; die Wechseljahre und Hormontherapie können bei empfindlicher Haut ebenfalls zu ungleichmäßiger Pigmentierung führen.
In der Praxis fühlt sich dies oft an wie:
- Sonnenschäden, die plötzlich sichtbar werden, auch wenn sie jahrelang leise aufgebaut wurden.
- Dunkle Flecken, die auf herkömmliche Aufhellungsprodukte nicht ansprechen.
- Ein Gefühl, dass Ihr Teint nicht mehr „gleichmäßig“ aussieht, egal wie sorgfältig Sie sich darum kümmern.
Was das für Sie bedeutet:
- Sonnenschutz ist nicht mehr optional oder „wenn Sie sich erinnern“. Er wird zu einer nicht verhandelbaren Grundlage.
- Hormonell beeinflusste Pigmentierung ist typischerweise hartnäckiger als rein UV-bedingte Flecken.
- Erwarten Sie, dass der Fortschritt langsamer und zyklischer ist.
Wie verändert sich Rosazea in den Wechseljahren?
Rosazea verstärkt sich häufig zwischen 40 und 60 — besonders bei Frauen. Für manche wird die Perimenopause zur besonderen Herausforderung: Hitzewallungen, empfindliche Gefäße und eine geschwächte Hautbarriere treffen zusammen.
Sie könnten bemerken:
- Flush-Episoden, die häufiger, intensiver und leichter ausgelöst werden.
- Eine Hintergrundrötung, die zwischen Schüben nicht vollständig verblasst.
- Früher wirksame Behandlungen fühlen sich weniger hilfreich an.
Das klingt vielleicht überraschend: Studien zeigen, dass Rosazea bei Frauen nach den Wechseljahren insgesamt seltener auftritt als davor. Anders gesagt: Die turbulenten Jahre mit schwankenden Hormonen können die schwierigste Phase sein — doch wenn sich der Hormonhaushalt nach den Wechseljahren stabilisiert, lassen die Symptome oft nach.
Was das für Sie bedeutet:
- Wenn Ihre Rosazea während der Perimenopause außer Kontrolle gerät, heißt das nicht, dass es immer so weitergeht.
- Konsequentes Vermeiden von Auslösern, sanfte Pflegeroutinen und die Stärkung der Hautbarriere können Ihnen durch die hormonellen Schwankungen helfen.
- Wenn Sie über eine Hormontherapie nachdenken, sprechen Sie offen mit Ihrem Dermatologen darüber.
Das Ökosystem Ihrer Haut im Wandel: Die Mikrobiom-Verschiebung
Ihre Haut beherbergt eine lebende Gemeinschaft von Bakterien, Pilzen und anderen Mikroorganismen–das Mikrobiom. Diese Gemeinschaft hilft, Ihr Immunsystem zu trainieren, beeinflusst Entzündungen und trägt zur Barrierefunktion bei.
Nach der Menopause sehen Forscher messbare Verschiebungen in diesem Ökosystem:
- Bakterien, die in öligeren Umgebungen gedeihen (wie einige Cutibacterium-Arten), werden weniger reichlich vorhanden.
- Mikroben, die trockenere Bedingungen bevorzugen (wie bestimmte Streptococcus-Arten), nehmen zu.
- Die gesamte Diversität und Balance kann sich auf Arten verändern, die noch kartiert werden.
Eine hilfreiche Art, sich das vorzustellen: Die Wechseljahre sind wie ein Viertel, dessen Klima sich von mild und feucht zu kälter und trockener verändert hat. Die Bewohner, die Feuchtigkeit mochten, ziehen aus. Neue Mieter, die Trockenheit bevorzugen, ziehen ein.
Sie könnten dies erleben als:
- Produkte, die plötzlich stechen oder Rötungen verursachen, obwohl sie es früher nie taten.
- Ausbrüche oder Reizungen als Reaktion auf Formeln, die früher sichere „Basics“ waren.
- Ein vages Gefühl, dass Ihre Haut „empfindlicher“ geworden ist und weniger vorhersehbar.
Die Wissenschaft auf diesem Gebiet entwickelt sich noch, und nicht jede Veränderung ist vollständig verstanden. Aber die Botschaft für den Alltag ist bereits klar: Ihre Haut übertreibt nicht — sie ist jetzt ein anderes Ökosystem.
Was das für Sie bedeutet:
- Pflegeroutinen, die Ihnen in Ihren 30ern gute Dienste geleistet haben, waren für ein anderes Mikrobiom und ein anderes Hautfettprofil konzipiert. Produkte zu wechseln ist keine Eitelkeit—es ist Anpassung.
- Aggressive Reiniger, häufige Peelings und übermäßiger Einsatz starker Wirkstoffe können dieses ohnehin im Wandel befindliche Ökosystem zusätzlich destabilisieren. Denken Sie an „unterstützen und ausgleichen“—nicht an „in die Knie zwingen“.
- Behauptungen über das „Zurücksetzen“ oder „Perfektionieren“ des Mikrobioms sind derzeit der Evidenz voraus. Was wissenschaftlich gestützt ist: sanftere Pflege, unnötige Störungen vermeiden und akzeptieren, dass sich die Gemeinschaft Ihrer Haut gemeinsam mit Ihnen verändert.
Wenn die Antennen altern: Der Rückgang der Hormonrezeptoren
Damit Hormone ihre Wirkung entfalten können, brauchen sie Rezeptoren. In der Haut befinden sich Östrogenrezeptoren (ERα und ERβ) auf Keratinozyten, Fibroblasten, Melanozyten und den Zellen der Blutgefäße. In jungen Jahren haben Frauen und Männer ähnlich viele dieser Rezeptoren.
Mit zunehmendem Alter – insbesondere ab etwa 70 Jahren – nimmt die ERβ-Expression in den Epidermiszellen ab. Doch schon vorher verändert sich die Rezeptoraktivität.
Ein anschaulicher Vergleich: Stellen Sie sich die Östrogenrezeptoren wie WLAN-Empfänger in einem Haus vor. Mit 30 haben Sie leistungsstarke Router in jedem Zimmer, das Signal ist klar und stabil. Im Laufe der Jahre werden einige Router entfernt, andere verlieren an Reichweite. Selbst wenn Sie auf einen besseren Internetvertrag upgraden (mehr Östrogen), wird die Verbindung in den entlegenen Zimmern (alternde Hautareale) nicht mehr so stark sein wie früher.
Das erklärt, warum identische Hormonspiegel im Alter von 45, 60 und 75 Jahren ganz unterschiedliche Reaktionen in der Haut hervorrufen können.
Was das für Sie bedeutet:
- Es gibt eine biologische Grenze dafür, wie stark ein hormonbasierter Ansatz Hautveränderungen rückgängig machen kann. Das ist kein Pessimismus – sondern eine realistische Einordnung.
- Der Fokus verschiebt sich allmählich von „Umkehrung um jeden Preis“ hin zu Erhalt und Prävention: bestehendes Kollagen schützen, die Hautbarriere intakt halten und unnötige Schäden vermeiden.
- Wenn Sie verschiedene Optionen vergleichen – von Hormontherapie über topische Wirkstoffe bis hin zu ästhetischen Behandlungen – hilft eine andere Frage weiter: „Unterstützt das, was meine Haut noch leisten kann?“ statt „Werde ich damit wieder aussehen wie mit 28?“
Wie hängen alle Hautveränderungen zusammen?
Wenn Sie herauszoomen, wird das Bild klarer:
- Kollagen sinkt in den ersten fünf Jahren nach der Menopause um etwa 30 % und nimmt weiter ab.
- Die Hautdicke nimmt um etwas über 1 % pro Jahr ab.
- Die Talgproduktion fällt um etwa 40 %.
- Ceramid-Profile verschieben sich.
- Die Hyaluronsäure-Produktion verlangsamt sich.
- Die Wundheilung verzögert sich.
- Pigmentierungsmuster ändern sich.
- Akne kann entstehen oder sich verschlimmern.
- Rosazea kann mit hormoneller Turbulenz aufflammen.
- Das Mikrobiom organisiert sich neu.
- Die Rezeptorempfindlichkeit nimmt mit der Zeit ab.
Dies sind keine separaten, zufälligen Ereignisse. Sie sind verschiedene Gesichter einer Kern-Realität: Östrogenentzug in einem biologisch aktiven Organ.
Herkömmliche Anti-Aging-Botschaften behandeln oft jedes Problem als isoliert – Falten hier, Trockenheit dort, Pigmentflecken irgendwo anders. Bei dieser Sichtweise hat man das Gefühl, ständig einem Problem nach dem anderen hinterherzujagen.
Diese Veränderungen als miteinander verbunden zu sehen, ermöglicht eine kohärentere Strategie.
| System | Veränderung | Zeitverlauf | Sichtbare Auswirkung |
|---|---|---|---|
| Kollagen | 30% Verlust | Erste 5 Jahre nach den Wechseljahren | Linien vertiefen sich, Haut sackt ab, Festigkeit nimmt ab |
| Elastin | Faserabbau | Fortschreitend während der Wechseljahre | Haut erholt sich langsamer, federt nicht mehr zurück |
| Hautbarriere | Rückgang von Ceramiden, Hyaluronsäure und Talg | Beginnt in der Perimenopause, beschleunigt sich danach | Chronische Trockenheit, Empfindlichkeit, Reizungen |
| Hautdicke | 1,13 % Verlust pro Jahr | Kontinuierlich nach den Wechseljahren | Fragilität, Durchscheinende Haut, sichtbare Äderchen |
| Heilung | Verzögerte Reparaturmechanismen | Beginnt mit Einsetzen der Wechseljahre | Längere Erholungszeit, anhaltende Rötungen |
| Hormonelles Gleichgewicht | Relativer Androgenüberschuss | Schwankend während der Perimenopause | Erwachsenenakne, lokalisierte Öligkeit |
| Pigmentierung | Melanozytenhyperaktivität | Ausgelöst durch hormonelle Schwankungen | Ungleichmäßiger Hautton, Altersflecken |
| Mikrobiom | Reorganisation des Ökosystems | Folgt den Veränderungen der Talgproduktion | Produktunverträglichkeiten, veränderte Barrierefunktion |
Was braucht die Haut in den Wechseljahren wirklich?
Anstatt zu fragen „Welches Produkt soll ich jetzt kaufen?“, ist eine kraftvollere Reihe von Fragen in Ihren 40ern und 50ern:
Welche Systeme in meiner Haut stehen gerade unter dem meisten Druck?
- Strukturell (Kollagen, Elastin)?
- Hautbarriere (Ceramide, Lipide, wasserbindende Moleküle)?
- Ölbalance (Trockenheit mit lokaler Öligkeit oder Akne)?
- Entzündung und Heilung (Rosazea, Empfindlichkeit, langsame Erholung)?
- Pigmentierung?
Wo klaffen mein Hautzustand und mein Alltag am meisten auseinander?
- Häufige Termine mit Kundenkontakt und zu wenig Zeit für sichtbare Erholungsphasen nach Behandlungen?
- Pflegeverantwortung für Angehörige, die aufwendige Routinen unmöglich macht?
- Viel Stress, wenig Schlaf und kein Spielraum für Hautirritationen?
Von hier aus wird Ihre Strategie weniger zum Hinterherjagen des nächsten Trends und mehr zum Abstimmen von Maßnahmen auf Ihre Biologie:
Die wichtigsten Hautpflege-Prinzipien für die Wechseljahre
- Barrierestörungen erfordern gezielte Lipidunterstützung und sanfte Routinen — nicht einfach „mehr Feuchtigkeitscreme“.
- Kollagenverlust erfordert Ansätze, die sowohl die Neubildung anregen als auch den übermäßigen Abbau bremsen — im Rahmen Ihrer persönlichen Risikobereitschaft, Erholungskapazität und ärztlicher Begleitung.
- Trockenheit erfordert wasserbindende Moleküle, strukturelle Reparatur und geeignete Okklusion — nicht einfach häufiger ein Feuchtigkeitsspray.
- Erwachsenenakne erfordert hormonelles Denken und Bewusstsein für Stress — nicht das Aufwärmen von Teenager-Akne-Produkten.
- Langsamere Heilung erfordert respektvolle Planung — längere Erholungsphasen, weniger überlappende Reizstoffe und ehrliche Gespräche mit Ihren Behandlern.
Warum unterscheiden sich Hautveränderungen von Frau zu Frau?
Zwei Frauen können dasselbe Alter haben, im selben Jahr die Menopause erreichen und in derselben Stadt leben – und ihre Hautreisen können völlig unterschiedlich aussehen.
Genetik, lebenslange Sonneneinstrahlung, Raucherhistorie, Ernährung, Stress, allgemeiner Gesundheitszustand, Medikamente und das Alter bei Beginn der Wechseljahre — all das beeinflusst, wie sich die hier beschriebenen Mechanismen auf Ihrer Haut zeigen.
Es gibt kein „richtiges“ Aussehen für Haut in den Wechseljahren.
Es gibt nur:
- Was Ihre Haut Ihnen gerade zeigt.
- Was Ihnen in dieser Lebensphase am wichtigsten ist — Komfort, Selbstbewusstsein, Einfachheit, Diskretion, Experimentierfreude oder eine Kombination davon.
- Welche Möglichkeiten — medizinische, kosmetische, alltagsbezogene — Sie nutzen möchten und können.
Die wichtigste Veränderung ist diese: weg von Selbstzweifeln und ziellosem Ausprobieren, hin zu einer informierten, realistisch-mitfühlenden Strategie.
Ihre Haut verhält sich nicht falsch. Sie spricht eine hormonelle Sprache. Jetzt, da Sie die Grammatik und das Vokabular dieser Sprache verstehen — Kollagenabbau-Zeitverläufe, Barriereveränderungen, Talgrückgang, verlangsamte Heilung, Mikrobiom-Wandel — können Sie beginnen, entsprechend zu antworten.
Nicht mit Hektik.
Mit Präzision.
Mit Geduld.
Und mit der ruhigen Zuversicht, die aus dem Wissen kommt: Ihre Haut versagt nicht. Sie passt sich an. Und Sie dürfen sich mit ihr anpassen.
Literatur
Zentrale Übersichtsarbeiten zu Haut und Wechseljahren
- Thornton MJ. Estrogens and aging skin. Dermatoendocrinol. 2013 Apr 1;5(2):264-70. doi: 10.4161/derm.23872.
- Brincat MP et al. Managing Menopausal Skin Changes: A Narrative Review. Journal of Cosmetic Dermatology, 2024, doi/10.1111/jocd.70393.
- Kamp E, Ashraf M, Musbahi E, DeGiovanni C. Menopause, skin and common dermatoses. Part 2: skin disorders. Clin Exp Dermatol. 2022 Dec;47(12):2117-2122. doi: 10.1111/ced.15308.
- Rzepecki AK, Murase JE, Juran R, Fabi SG, McLellan BN, Estrogen-deficient skin: The role of topical therapy, International Journal of Women’s Dermatology, Volume 5, Issue 2, 2019, https://doi.org/10.1016/j.ijwd.2019.01.001
- Brincat M.,Pollacco J., Menopause and the effects of Hormone Replacement Therapy on skin aging: A Short Review, GREM Gynecological and Reproductive Endocrinology & Metabolism (2024); Volume 5 – 1/2024:034-037 doi: 10.53260/grem.2450106.
- Zomer HD, Cooke PS. Targeting estrogen signaling and biosynthesis for aged skin repair. Front Physiol. 2023 Oct 31;14:1281071. doi: 10.3389/fphys.2023.1281071.
- Reilly DM, Lozano J. Skin collagen through the lifestages: importance for skin health and beauty. Plast Aesthet Res. 2021;8:2. http://dx.doi.org/10.20517/2347-9264.2020.153.
- Reus TL, Brohem CA, Schuck DC, Lorencini M, Revisiting the effects of menopause on the skin: Functional changes, clinical studies, in vitro models and therapeutic alternatives, Mechanisms of Ageing and Development, Volume 185, 2020, 111193, https://doi.org/10.1016/j.mad.2019.111193.
- Kendall AC, Pilkington SM, Wray JR, Newton VL, Griffiths CEM, Bell M, Watson REB, Nicolaou A. Menopause induces changes to the stratum corneum ceramide profile, which are prevented by hormone replacement therapy. Sci Rep. 2022 Dec 15;12(1):21715. doi: 10.1038/s41598-022-26095-0.
- Murphy B, Grimshaw S, Hoptroff,M et al. Alteration of barrier properties, stratum corneum ceramides and microbiome composition in response to lotion application on cosmetic dry skin. Sci Rep 12, 5223 (2022). https://doi.org/10.1038/s41598-022-09231-8.
- Khunger N, Mehrotra K. Menopausal Acne – Challenges And Solutions. Int J Womens Health. 2019 Oct 29;11:555-567. doi: 10.2147/IJWH.S174292.
- Dias da Rocha MA, Saint Aroman M, Mengeaud V, Carballido F, Doat G, Coutinho A, Bagatin E. Unveiling the Nuances of Adult Female Acne: A Comprehensive Exploration of Epidemiology, Treatment Modalities, Dermocosmetics, and the Menopausal Influence. Int J Womens Health. 2024;16:663-678, https://doi.org/10.2147/IJWH.S431523.
- Bagatin E, Freitas THP, Rivitti-Machado MC, Machado MCR, Ribeiro BM, Nunes S, Rocha MADD. Adult female acne: a guide to clinical practice. An Bras Dermatol. 2019 Jan-Feb;94(1):62-75. doi: 10.1590/abd1806-4841.20198203. Erratum in: An Bras Dermatol. 2019 Mar-Apr;94(2):255. doi: 10.1590/abd1806-4841.2019940202.
- Yang F, Wang L, Jiang X. Clinical characteristics of rosacea in perimenopausal women. Skin Res Technol. 2024 Jan;30(1):e13542. doi: 10.1111/srt.13542.
- Yang F, Wang L, Shucheng H, Jiang X. Differences in clinical characteristics of rosacea across age groups: A retrospective study of 840 female patients. J Cosmet Dermatol. 2023 Mar;22(3):949-957. doi: 10.1111/jocd.15470.
- Roster, K., Fleshner, L., Karatas, T.B. et al. Menopause and Common Dermatoses: A Systematic Review. Am J Clin Dermatol (2025). https://doi.org/10.1007/s40257-025-00994-0.
- Emmerson E, Hardman MJ. The role of estrogen deficiency in skin ageing and wound healing. Biogerontology. 2012 Feb;13(1):3-20. doi: 10.1007/s10522-011-9322-y.
- Horng HC, Chang WH, Yeh CC, Huang BS, Chang CP, Chen YJ, Tsui KH, Wang PH. Estrogen Effects on Wound Healing. Int J Mol Sci. 2017 Nov 3;18(11):2325. doi: 10.3390/ijms18112325.
- El Mohtadi M, Whitehead K, Dempsey-Hibbert N, Belboul A, Ashworth J. Estrogen deficiency – a central paradigm in age-related impaired healing? EXCLI J. 2021 Jan 11;20:99-116. doi: 10.17179/excli2020-3210.
- Hirschberg AL. Approach to Investigation of Hyperandrogenism in a Postmenopausal Woman. J Clin Endocrinol Metab. 2023 Apr 13;108(5):1243-1253. doi: 10.1210/clinem/dgac673.
- Atmaca M, Seven İ, Üçler R, Alay M, Barut V, Dirik Y, Sezgin Y. An interesting cause of hyperandrogenemic hirsutism. Case Rep Endocrinol. 2014;2014:987272. doi: 10.1155/2014/987272.
- Viscomi B, Muniz M, Sattler S. Managing Menopausal Skin Changes: A Narrative Review of Skin Quality Changes, Their Aesthetic Impact, and the Actual Role of Hormone Replacement Therapy in Improvement. J Cosmet Dermatol. 2025 Sep;24 Suppl 4(Suppl 4):e70393. doi: 10.1111/jocd.70393.
- Vincent C, Bodnaruc AM, Prud’homme D, Olson V, Giroux I. Associations between menopause and body image: A systematic review. Womens Health (Lond). 2023 Jan-Dec;19:17455057231209536. doi: 10.1177/17455057231209536.
- Pagac MP, Stalder M, Campiche R. Menopause and facial skin microbiomes: a pilot study revealing novel insights into their relationship. Front Aging. 2024 Mar 21;5:1353082. doi: 10.3389/fragi.2024.1353082.
